引用本文: 劉駿杰, 黃寶宇, 盧淑文, 何劍, 黃里佳, 梁皓. 獲得性免疫缺陷綜合征合并巨細胞病毒性霜樣樹枝狀視網膜血管炎一例. 中華眼底病雜志, 2016, 32(5): 540-542. doi: 10.3760/cma.j.issn.1005-1015.2016.05.023 復制
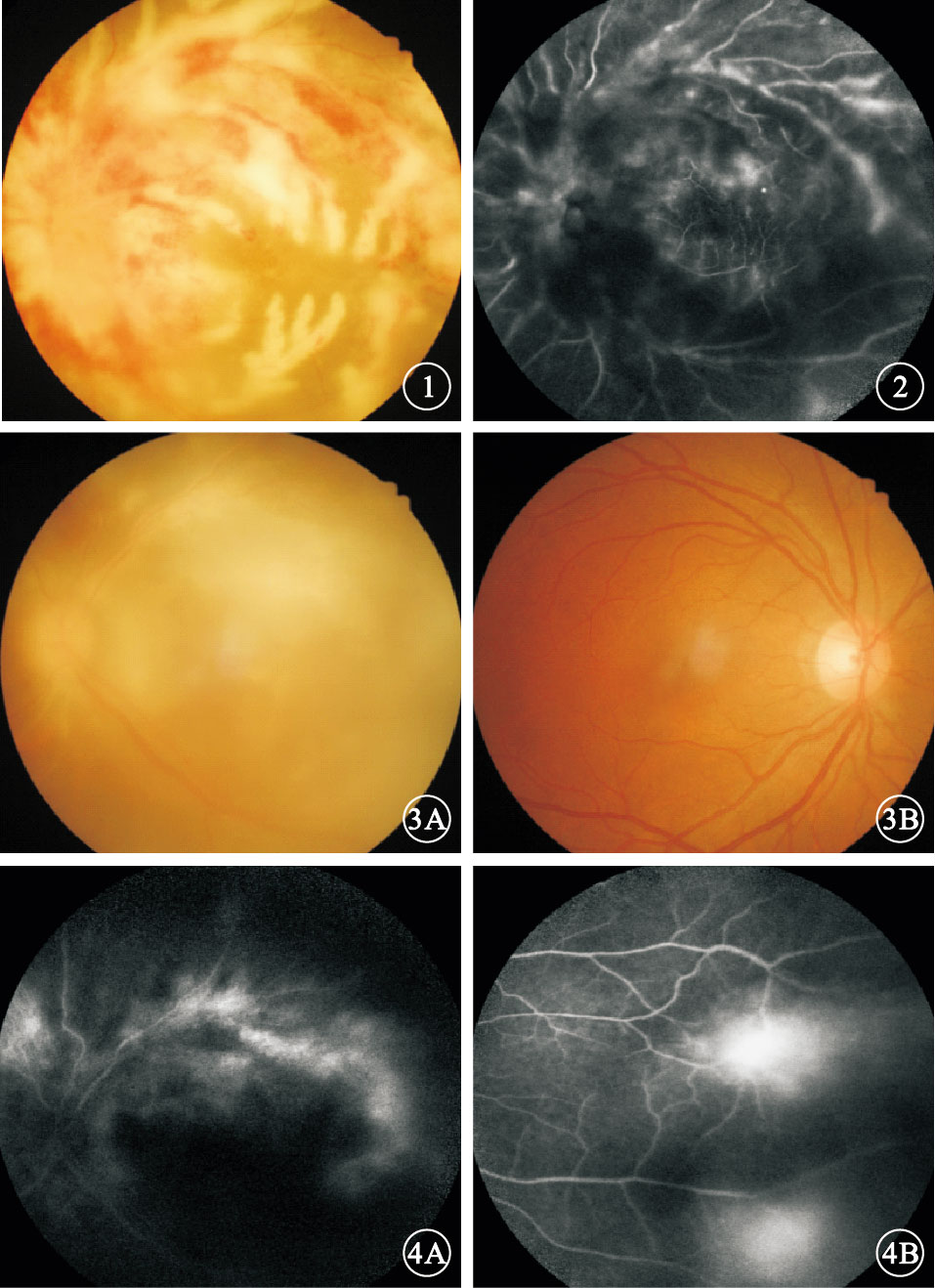
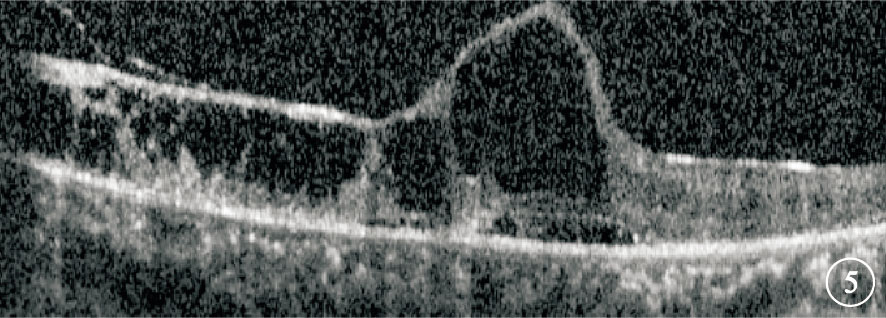
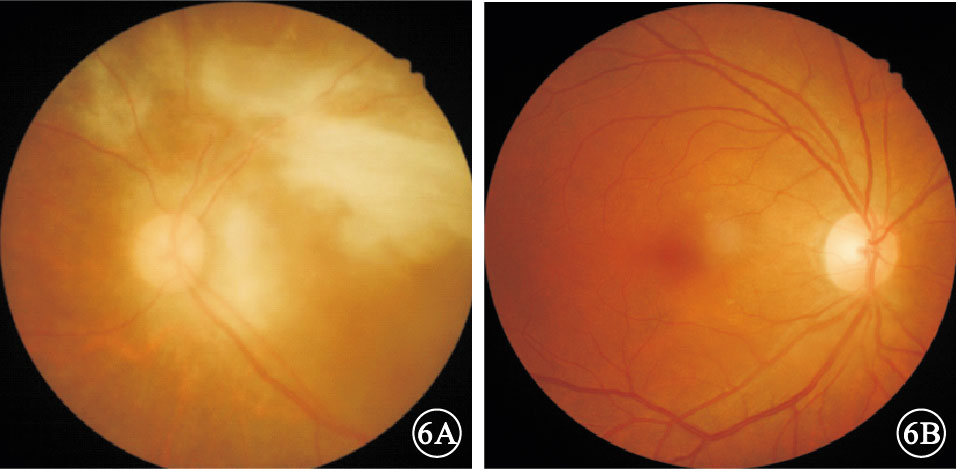
患者女,37歲。因左眼視物模糊伴腹瀉3個月于2015年2月27日來我院就診。既往史無特殊。眼科檢查:右眼視力1.2;左眼視力光感,光定位不準。右眼眼前節及眼底正常。左眼房水閃輝(+),玻璃體混濁。眼底后極部及周邊部見沿血管分布的大量黃白色浸潤及出血,周邊部部分血管呈霜樣樹枝狀改變;視盤輕度水腫,黃斑區顯示不清 (圖 1)。熒光素眼底血管造影(FFA)檢查,右眼視網膜血管充盈時間正常,未見充盈缺損或遮蔽熒光;左眼后極部、視盤及周邊部廣泛遮蔽熒光,黃斑區及上方視網膜周邊部散在點狀強熒光,末梢血管熒光素滲漏(圖 2)。輔助檢查:CD4+淋巴細胞計數5個/μl,艾滋病毒抗體(+),血巨細胞病毒(CMV)DNA拷貝量 1×104/ml。大便培養:白色念珠菌。入院后診斷:獲得性免疫缺陷綜合征(AIDS)、左眼CMV性視網膜炎(CMVR)、真菌性腸炎。因患者CD4+淋巴細胞計數過低未行高效抗逆轉錄病毒治療(HAART);給予全身抗病毒、抗炎治療。左眼予以玻璃體腔注入2000 μg/ml更昔洛韋0.2 ml,每5天1次,連續注射6次。注射第6次復查,左眼視力手動/眼前,眼前節炎癥基本消失,玻璃體混濁,眼底黃白色浸潤及出血大部分吸收。治療1個月時全身各項指標好轉即行HAART。HAART 1個月后,患者主訴雙眼突發視力下降。眼科檢查:右眼視力0.5;左眼視力光感,光定位不準。雙眼角膜后彌散性中等大小沉著物,房水閃輝(+),玻璃體混濁。眼底均見周邊血管白鞘狀改變,中周部片狀黃白色浸潤,周邊部散在出血點,浸潤灶邊緣有不規則黃白色顆粒(圖 3)。 FFA檢查,右眼視網膜后極部至周邊部散在分布點狀視網膜前遮蔽熒光,鼻側視網膜中周部散在分布片狀強熒光,末梢血管熒光素滲漏;左眼視網膜中周部散在分布片狀視網膜前遮蔽熒光,視網膜廣泛片狀強熒光,末梢血管擴張、熒光素滲漏(圖 4)。黃斑區光相干斷層掃描(OCT)檢查,左眼視網膜整體增厚,各層次欠清,神經上皮見多個弱反射信號腔,局部視網膜牽拉,黃斑中心凹正常形態消失(圖 5);右眼未見明顯異常。雙眼穿刺抽取玻璃體液送檢,考慮左眼為復發性,檢測眼內CMV DNA拷貝量為8.68×103/ml(正常值<1×103/ml); 考慮右眼為潛伏性發作檢測白細胞介素(IL)-8、IL-6、 IL-10含量分別為37.48、57.69、2.63 pg/ml。診斷:雙眼CMVR,左眼復發性。再次入院給予全身抗病毒、抗炎治療,予以雙眼玻璃體腔注入4000 μg/ml更昔洛韋0.2 ml,1次/周,連續注射4次。1個月后停全身靜脈用藥后行眼科檢查,右眼視力1.0;左眼視力光感,光定位不準。雙眼眼前節正常。右眼黃白色浸潤及出血完全吸收,左眼眼底基本同前。隨訪半年時,患者CD4+淋巴細胞計數121個/μl,血CMV DNA拷貝量<5.0×102/ml。右眼視力1.0;左眼視力光感,光定位不準。右眼黃白色浸潤及出血完全吸收,左眼眼底同前(圖 6)。黃斑區OCT檢查表現基本同前。
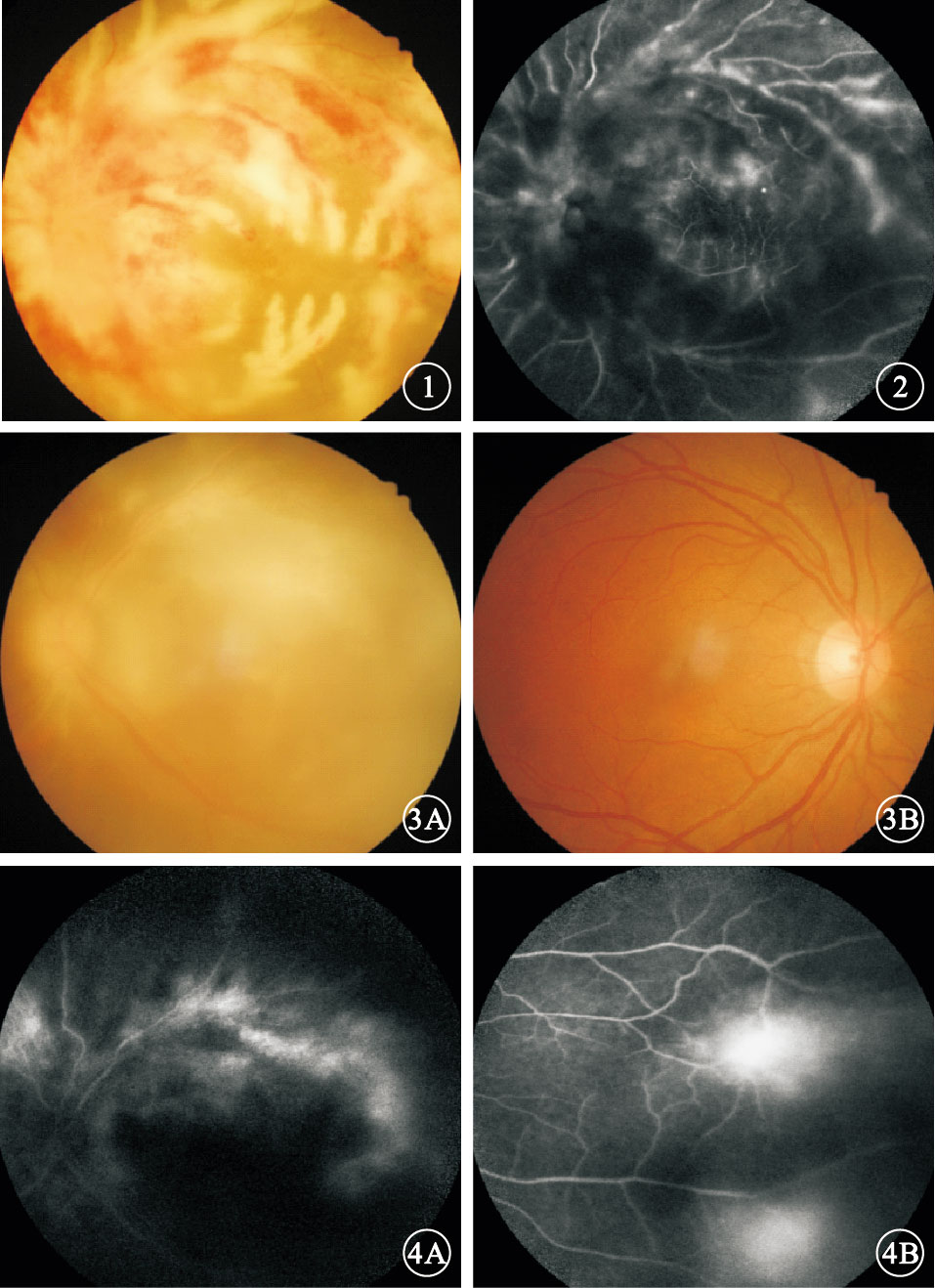 圖1
左眼彩色底像。周邊部分血管霜樣樹枝狀改變?圖 2 左眼FFA像。后極部、視盤及周邊部廣泛遮蔽熒光,末梢血管熒光素滲漏?圖 3 HAART 1個月后雙眼彩色底像。3A.左眼,隱約見視網膜廣泛片狀黃白色浸潤;3B.右眼,周邊血管白鞘狀改變?圖 4 HAART 1個月后雙眼FFA像。4A.左眼;4B.右眼。左眼中周部廣泛片狀強熒光,雙眼視網膜末梢血管強熒光、熒光素滲漏
圖1
左眼彩色底像。周邊部分血管霜樣樹枝狀改變?圖 2 左眼FFA像。后極部、視盤及周邊部廣泛遮蔽熒光,末梢血管熒光素滲漏?圖 3 HAART 1個月后雙眼彩色底像。3A.左眼,隱約見視網膜廣泛片狀黃白色浸潤;3B.右眼,周邊血管白鞘狀改變?圖 4 HAART 1個月后雙眼FFA像。4A.左眼;4B.右眼。左眼中周部廣泛片狀強熒光,雙眼視網膜末梢血管強熒光、熒光素滲漏
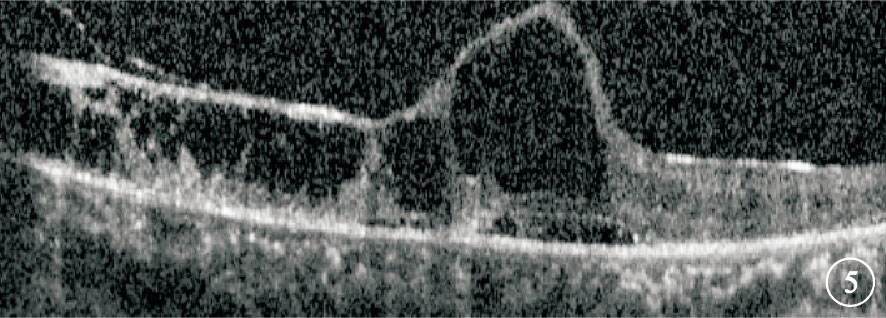 圖5
HAART 1個月后左眼黃斑OCT像。視網膜整體增厚,各層次欠清,神經上皮見多個弱反射信號腔,局部視網膜牽拉,黃斑中心凹正常形態消失
圖5
HAART 1個月后左眼黃斑OCT像。視網膜整體增厚,各層次欠清,神經上皮見多個弱反射信號腔,局部視網膜牽拉,黃斑中心凹正常形態消失
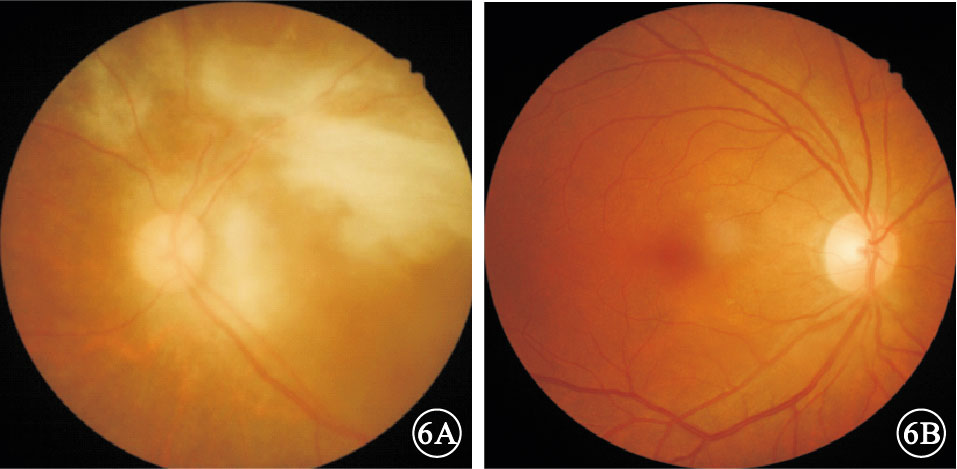 圖6
再次入院治療隨訪半年后雙眼彩色底像。6A.左眼,后極部及顳側中周部可見增生膜形成,視盤蒼白;6B.右眼,黃白色浸潤明顯吸收,未見新鮮出血點
圖6
再次入院治療隨訪半年后雙眼彩色底像。6A.左眼,后極部及顳側中周部可見增生膜形成,視盤蒼白;6B.右眼,黃白色浸潤明顯吸收,未見新鮮出血點
討論 AIDS患者的CD4+淋巴細胞計數<50個/μl時容易發生CMVR[1]。多數AIDS合并CMVR患者眼底具有番茄和奶酪樣的典型表現,臨床診斷難度不大。霜樣樹枝狀視網膜血管炎多為雙眼發病,表現為廣泛性血管旁滲出物,形成如掛滿冰霜的樹枝狀血管旁白鞘,根據病因可分為特發性和非特發性[]。而AIDS合并CMVR患者出現霜樣樹枝狀視網膜血管炎屬于非特發性,大多發生在HAART后。主要是進行HAART后AIDS患者的CD4+淋巴細胞計數上升,體內引發了免疫重建炎癥綜合征,進一步引起了視網膜血管的炎性改變[]。本例患者單眼發病,左眼眼底呈典型的霜樣樹枝狀視 網膜血管炎癥改變,也有CMVR典型的番茄和奶酪樣眼底表現,診斷AIDS合并CMVR較明確。但與既往文獻報道不同的是,本例患者入院前未進行抗病毒治療,在治療前出現單眼霜樣樹枝狀視網膜血管炎較為罕見。經積極抗病毒及抗炎治療后,患者左眼視力提升,眼底滲出、出血及血管白鞘明顯減少。提示此類霜樣樹枝狀視網膜血管炎雖罕見且病情較嚴重,但經玻璃體腔注射更昔洛韋抗病毒治療后療效顯著。本例患者行HAART后,雙眼視力下降且伴有明顯的葡萄膜炎癥改變,眼底出現廣泛滲出及出血灶。考慮是在行HAART后引發了免疫重建炎癥綜合征。再次行雙眼抗病毒及抗炎治療后,雙眼眼底情況明顯改善,但左眼視力無提升。考慮與病情遷延反復、黃斑結構紊亂及視神經萎縮有關。
Ruiz-Cruz等[6]將免疫重建后導致的葡萄膜炎中伴隨活動性CMVR定義為CMV相關免疫重建性視網膜炎(CMV-IRR)。為避免患眼再次損傷以及潛伏的CMV爆發,臨床應警惕CMV-IRR的發生。但在行HAART期間是否需要同時全身及局部使用抗病毒藥物直至免疫重建,尚需在今后的臨床工作中進一步探討。
患者女,37歲。因左眼視物模糊伴腹瀉3個月于2015年2月27日來我院就診。既往史無特殊。眼科檢查:右眼視力1.2;左眼視力光感,光定位不準。右眼眼前節及眼底正常。左眼房水閃輝(+),玻璃體混濁。眼底后極部及周邊部見沿血管分布的大量黃白色浸潤及出血,周邊部部分血管呈霜樣樹枝狀改變;視盤輕度水腫,黃斑區顯示不清 (圖 1)。熒光素眼底血管造影(FFA)檢查,右眼視網膜血管充盈時間正常,未見充盈缺損或遮蔽熒光;左眼后極部、視盤及周邊部廣泛遮蔽熒光,黃斑區及上方視網膜周邊部散在點狀強熒光,末梢血管熒光素滲漏(圖 2)。輔助檢查:CD4+淋巴細胞計數5個/μl,艾滋病毒抗體(+),血巨細胞病毒(CMV)DNA拷貝量 1×104/ml。大便培養:白色念珠菌。入院后診斷:獲得性免疫缺陷綜合征(AIDS)、左眼CMV性視網膜炎(CMVR)、真菌性腸炎。因患者CD4+淋巴細胞計數過低未行高效抗逆轉錄病毒治療(HAART);給予全身抗病毒、抗炎治療。左眼予以玻璃體腔注入2000 μg/ml更昔洛韋0.2 ml,每5天1次,連續注射6次。注射第6次復查,左眼視力手動/眼前,眼前節炎癥基本消失,玻璃體混濁,眼底黃白色浸潤及出血大部分吸收。治療1個月時全身各項指標好轉即行HAART。HAART 1個月后,患者主訴雙眼突發視力下降。眼科檢查:右眼視力0.5;左眼視力光感,光定位不準。雙眼角膜后彌散性中等大小沉著物,房水閃輝(+),玻璃體混濁。眼底均見周邊血管白鞘狀改變,中周部片狀黃白色浸潤,周邊部散在出血點,浸潤灶邊緣有不規則黃白色顆粒(圖 3)。 FFA檢查,右眼視網膜后極部至周邊部散在分布點狀視網膜前遮蔽熒光,鼻側視網膜中周部散在分布片狀強熒光,末梢血管熒光素滲漏;左眼視網膜中周部散在分布片狀視網膜前遮蔽熒光,視網膜廣泛片狀強熒光,末梢血管擴張、熒光素滲漏(圖 4)。黃斑區光相干斷層掃描(OCT)檢查,左眼視網膜整體增厚,各層次欠清,神經上皮見多個弱反射信號腔,局部視網膜牽拉,黃斑中心凹正常形態消失(圖 5);右眼未見明顯異常。雙眼穿刺抽取玻璃體液送檢,考慮左眼為復發性,檢測眼內CMV DNA拷貝量為8.68×103/ml(正常值<1×103/ml); 考慮右眼為潛伏性發作檢測白細胞介素(IL)-8、IL-6、 IL-10含量分別為37.48、57.69、2.63 pg/ml。診斷:雙眼CMVR,左眼復發性。再次入院給予全身抗病毒、抗炎治療,予以雙眼玻璃體腔注入4000 μg/ml更昔洛韋0.2 ml,1次/周,連續注射4次。1個月后停全身靜脈用藥后行眼科檢查,右眼視力1.0;左眼視力光感,光定位不準。雙眼眼前節正常。右眼黃白色浸潤及出血完全吸收,左眼眼底基本同前。隨訪半年時,患者CD4+淋巴細胞計數121個/μl,血CMV DNA拷貝量<5.0×102/ml。右眼視力1.0;左眼視力光感,光定位不準。右眼黃白色浸潤及出血完全吸收,左眼眼底同前(圖 6)。黃斑區OCT檢查表現基本同前。
 圖1
左眼彩色底像。周邊部分血管霜樣樹枝狀改變?圖 2 左眼FFA像。后極部、視盤及周邊部廣泛遮蔽熒光,末梢血管熒光素滲漏?圖 3 HAART 1個月后雙眼彩色底像。3A.左眼,隱約見視網膜廣泛片狀黃白色浸潤;3B.右眼,周邊血管白鞘狀改變?圖 4 HAART 1個月后雙眼FFA像。4A.左眼;4B.右眼。左眼中周部廣泛片狀強熒光,雙眼視網膜末梢血管強熒光、熒光素滲漏
圖1
左眼彩色底像。周邊部分血管霜樣樹枝狀改變?圖 2 左眼FFA像。后極部、視盤及周邊部廣泛遮蔽熒光,末梢血管熒光素滲漏?圖 3 HAART 1個月后雙眼彩色底像。3A.左眼,隱約見視網膜廣泛片狀黃白色浸潤;3B.右眼,周邊血管白鞘狀改變?圖 4 HAART 1個月后雙眼FFA像。4A.左眼;4B.右眼。左眼中周部廣泛片狀強熒光,雙眼視網膜末梢血管強熒光、熒光素滲漏
 圖5
HAART 1個月后左眼黃斑OCT像。視網膜整體增厚,各層次欠清,神經上皮見多個弱反射信號腔,局部視網膜牽拉,黃斑中心凹正常形態消失
圖5
HAART 1個月后左眼黃斑OCT像。視網膜整體增厚,各層次欠清,神經上皮見多個弱反射信號腔,局部視網膜牽拉,黃斑中心凹正常形態消失
 圖6
再次入院治療隨訪半年后雙眼彩色底像。6A.左眼,后極部及顳側中周部可見增生膜形成,視盤蒼白;6B.右眼,黃白色浸潤明顯吸收,未見新鮮出血點
圖6
再次入院治療隨訪半年后雙眼彩色底像。6A.左眼,后極部及顳側中周部可見增生膜形成,視盤蒼白;6B.右眼,黃白色浸潤明顯吸收,未見新鮮出血點
討論 AIDS患者的CD4+淋巴細胞計數<50個/μl時容易發生CMVR[1]。多數AIDS合并CMVR患者眼底具有番茄和奶酪樣的典型表現,臨床診斷難度不大。霜樣樹枝狀視網膜血管炎多為雙眼發病,表現為廣泛性血管旁滲出物,形成如掛滿冰霜的樹枝狀血管旁白鞘,根據病因可分為特發性和非特發性[]。而AIDS合并CMVR患者出現霜樣樹枝狀視網膜血管炎屬于非特發性,大多發生在HAART后。主要是進行HAART后AIDS患者的CD4+淋巴細胞計數上升,體內引發了免疫重建炎癥綜合征,進一步引起了視網膜血管的炎性改變[]。本例患者單眼發病,左眼眼底呈典型的霜樣樹枝狀視 網膜血管炎癥改變,也有CMVR典型的番茄和奶酪樣眼底表現,診斷AIDS合并CMVR較明確。但與既往文獻報道不同的是,本例患者入院前未進行抗病毒治療,在治療前出現單眼霜樣樹枝狀視網膜血管炎較為罕見。經積極抗病毒及抗炎治療后,患者左眼視力提升,眼底滲出、出血及血管白鞘明顯減少。提示此類霜樣樹枝狀視網膜血管炎雖罕見且病情較嚴重,但經玻璃體腔注射更昔洛韋抗病毒治療后療效顯著。本例患者行HAART后,雙眼視力下降且伴有明顯的葡萄膜炎癥改變,眼底出現廣泛滲出及出血灶。考慮是在行HAART后引發了免疫重建炎癥綜合征。再次行雙眼抗病毒及抗炎治療后,雙眼眼底情況明顯改善,但左眼視力無提升。考慮與病情遷延反復、黃斑結構紊亂及視神經萎縮有關。
Ruiz-Cruz等[6]將免疫重建后導致的葡萄膜炎中伴隨活動性CMVR定義為CMV相關免疫重建性視網膜炎(CMV-IRR)。為避免患眼再次損傷以及潛伏的CMV爆發,臨床應警惕CMV-IRR的發生。但在行HAART期間是否需要同時全身及局部使用抗病毒藥物直至免疫重建,尚需在今后的臨床工作中進一步探討。